Tratamiento con crioablación para cáncer de próstata
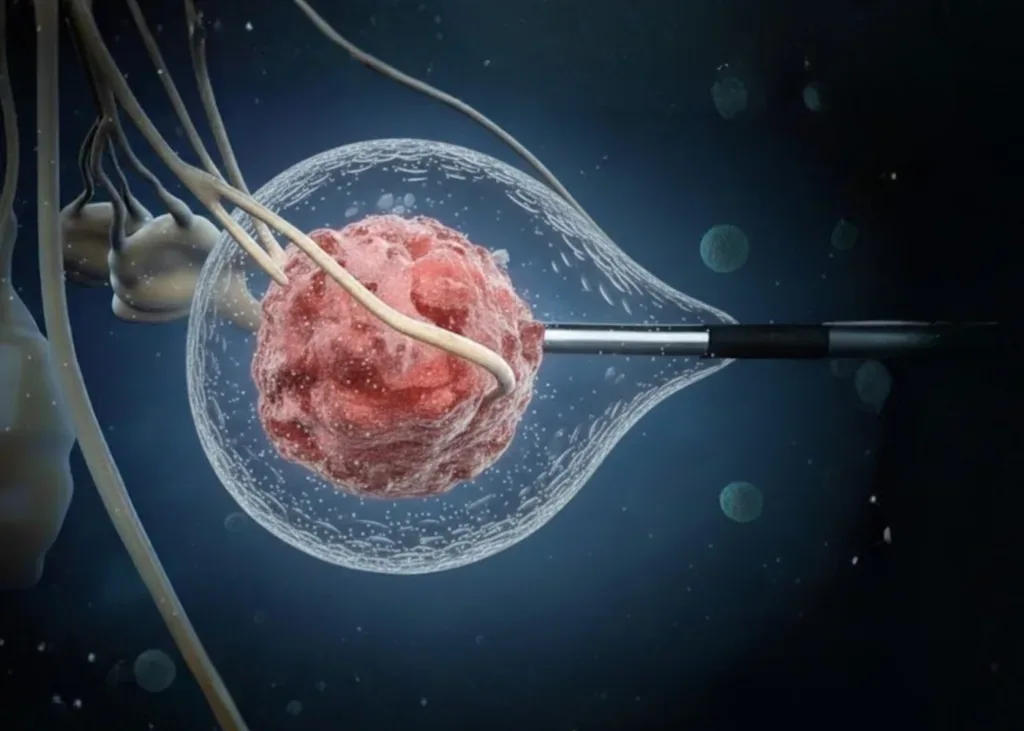
Tratamiento con crioablación para cáncer de próstata: Procedimiento y resultados La crioablación de próstata se ha consolidado en 2026 como una de las herramientas más potentes y precisas de la urología moderna. A diferencia de la cirugía tradicional, este tratamiento no utiliza bisturíes para remover tejidos; en su lugar, emplea el poder del frío extremo para aniquilar las células cancerosas desde el interior, protegiendo la integridad del paciente. Este procedimiento de mínima invasión ofrece una alternativa definitiva para quienes buscan eliminar el tumor con una recuperación acelerada y efectos secundarios mínimos. En este artículo, desglosaremos paso a paso cómo funciona la tecnología de crioablación para el cáncer de próstata, qué esperar durante la intervención y cuáles son los resultados clínicos que respaldan su eficacia en el control del cáncer de próstata. ¿Qué es la crioablación de próstata y cómo destruye el cáncer? La crioablación, también llamada criocirugía, es una técnica de ablación térmica que utiliza temperaturas bajo cero para causar la muerte celular programada del tejido maligno. Es un proceso físico controlado donde el frío se convierte en el agente terapéutico, permitiendo una destrucción celular completa sin necesidad de incisiones abdominales. El uso de gas argón para la congelación celular extrema. La base tecnológica de este tratamiento es el uso de gas argón de alta pureza. A través de aplicadores ultrafinos conocidos como criosondas, el gas se expande rápidamente, generando un descenso de temperatura que alcanza los -40°C en segundos. Este enfriamiento extremo congela el agua dentro y fuera de las células cancerosas, formando cristales de hielo que rompen las membranas celulares. Al interrumpir el suministro de sangre al tumor y destruir su estructura interna, el cáncer es eliminado de manera efectiva y segura. ¿Cómo se forma la «bola de hielo» que aniquila el tumor? El éxito de la crioablación para el cáncer de prostata reside en la formación de una «bola de hielo» controlada. El especialista monitorea en tiempo real, mediante ultrasonido de alta resolución, cómo se expande esta esfera de congelación alrededor del tumor. Gracias a este control visual constante, el médico puede ajustar la intensidad del frío para asegurar que la bola de hielo cubra la totalidad de la lesión maligna (margen de seguridad), mientras utiliza sensores térmicos para proteger los tejidos sanos circundantes, como el recto y el esfínter urinario. Es un proceso donde el objetivo es la precisión absoluta. ¿Cómo es el procedimiento de crioablación paso a paso? La crioablación se realiza en un entorno quirúrgico especializado, pero bajo un enfoque de mínima invasión. A diferencia de una cirugía abierta que puede durar varias horas, este procedimiento suele completarse en un lapso de 60 a 90 minutos, dependiendo de la extensión del área a tratar. Preparación del paciente y uso de anestesia. El proceso comienza con la preparación estándar para asegurar la comodidad total del paciente. Generalmente, se utiliza anestesia regional (epidural) o general leve, lo que garantiza que no exista ningún tipo de dolor durante la intervención. Una vez anestesiado, el paciente se coloca en una posición que permite al urólogo acceder a la próstata con la mayor precisión posible a través del área del periné (el espacio entre el escroto y el ano), evitando cualquier incisión abdominal. Guía por ultrasonido en tiempo real para una precisión milimétrica. La clave de la crioablación es la visibilidad total. El médico utiliza una sonda de ultrasonido transrectal de alta resolución que proyecta una imagen en vivo de la próstata en monitores quirúrgicos. Colocación de criosondas: Bajo esta guía visual, se introducen agujas ultrafinas (criosondas) directamente en el tumor. Gracias a la imagen digital, el médico puede ver exactamente dónde se posiciona cada aguja. Monitoreo térmico: Se colocan sensores de temperatura cerca del recto y la uretra. Estos sensores actúan como un sistema de seguridad que alerta al médico si el frío se acerca demasiado a tejidos sanos. Ciclos de congelación: Se activan los flujos de gas argón para crear la «bola de hielo». Normalmente se realizan dos ciclos de congelación y descongelación para asegurar la destrucción completa de las células malignas. Calentamiento uretral: Durante todo el proceso, se utiliza un catéter de calentamiento especial para proteger la uretra, asegurando que el flujo urinario no se vea afectado por las bajas temperaturas. Al finalizar, se retiran las criosondas y, al no haber cortes que suturar, solo se coloca un pequeño vendaje en el área de entrada. ¿Qué resultados se esperan tras una crioablación de próstata? Al evaluar un tratamiento contra el cáncer, la efectividad se mide en dos dimensiones: el control de la enfermedad y la preservación de la calidad de vida. En 2026, la crioablación como tratamiento para el cáncer de próstata ha demostrado ser una herramienta de alta eficacia oncológica, permitiendo que el paciente recupere su salud sin heredar las secuelas físicas que antes se consideraban «el costo inevitable» de curarse. Tasas de éxito en el control oncológico a largo plazo. Los estudios clínicos más recientes confirman que la crioablación ofrece tasas de control del cáncer comparables a la cirugía radical en pacientes bien seleccionados (aquellos con tumores localizados de riesgo bajo o intermedio). Eliminación del tumor: Al congelar el tejido a -40°C, se garantiza la destrucción celular inmediata. Seguimiento con PSA: Tras el procedimiento, los niveles de Antígeno Prostático (PSA) suelen descender drásticamente y mantenerse estables, lo que indica que el foco de células malignas ha sido erradicado con éxito. Opción de repetición: A diferencia de la radioterapia, si en el futuro apareciera una nueva lesión en otra zona de la próstata, la crioablación puede volver a realizarse, ofreciendo una flexibilidad terapéutica única. ¿Cómo impacta este tratamiento en la función eréctil y urinaria? Este es el punto donde la crioablación supera a los métodos tradicionales. Al ser un tratamiento focalizado, el impacto en la vida íntima y social del hombre es mínimo: Control urinario (Continencia): Gracias al uso de catéteres de calentamiento que protegen la uretra durante la congelación, el riesgo de incontinencia urinaria es inferior al 1% en la mayoría de las
Terapia focal en cáncer de próstata: ¿Qué es y quién es candidato?
Terapia focal en cáncer de próstata: ¿Qué es y quién es candidato? El avance de la tecnología médica ha permitido que el tratamiento del cáncer de próstata deje de ser una intervención «todo o nada». Hoy en día, la terapia focal se posiciona como la alternativa de precisión para aquellos hombres que buscan eliminar el tumor sin los efectos secundarios drásticos de la cirugía radical. A diferencia de los métodos tradicionales, la terapia focal no remueve la glándula completa; se enfoca exclusivamente en destruir el tejido maligno mediante energías dirigidas. Este enfoque de mínima invasión permite que el paciente conserve su calidad de vida, protegiendo funciones vitales como la potencia sexual y el control urinario. En este artículo, exploraremos qué es exactamente esta tecnología y cuáles son los criterios clínicos para saber si eres el candidato ideal para este procedimiento de vanguardia. ¿Qué es la terapia focal y cómo se diferencia de la cirugía radical? Para entender el valor de la terapia focal, debemos compararla con el estándar histórico: la cirugía radical (prostatectomía). Mientras que la cirugía extrae toda la próstata para asegurar que no quede rastro de enfermedad, la terapia focal utiliza un concepto de «Tratamiento de Precisión». El concepto de «Tratamiento de Precisión»: atacar el tumor, no el órgano. La terapia focal trata a la próstata de la misma manera que un dermatólogo trata una lesión en la piel: se elimina solo la zona afectada. Utilizando guías de imagen avanzada, el especialista identifica la ubicación exacta del tumor y aplica energía (frío o pulsos eléctricos) para destruirlo in situ. Al dejar intacto el resto de la glándula sana, el impacto en el cuerpo es significativamente menor. ¿Por qué la terapia focal reduce los efectos secundarios? La razón principal es la preservación de estructuras anatómicas críticas. Alrededor de la próstata se encuentran los haces de nervios cavernosos (responsables de la erección) y el esfínter urinario. En una cirugía radical, estas estructuras están en alto riesgo de manipulación o daño. En cambio, la terapia focal permite mantener una distancia de seguridad, reduciendo drásticamente las probabilidades de impotencia o incontinencia urinaria, lo que permite al paciente una recuperación funcional casi inmediata. ¿Cuáles son los requisitos para ser candidato a terapia focal? No todos los diagnósticos de cáncer de próstata requieren una cirugía radical, pero tampoco todos son aptos para la terapia focal. La clave del éxito de este tratamiento reside en una selección rigurosa del paciente. El candidato ideal es aquel cuyo tumor es detectable, está localizado y presenta un comportamiento biológico que permite una intervención dirigida de mínima invasión. Cáncer de próstata de bajo riesgo y tumores localizados. El requisito fundamental es que el cáncer se encuentre en una etapa localizada, es decir, que las células malignas estén confinadas estrictamente dentro de la glándula prostática. Si el cáncer ha comenzado a extenderse a los ganglios linfáticos o a los huesos (metástasis), la terapia focal deja de ser la opción primaria, ya que se requiere un enfoque sistémico. Además, se busca que el tumor sea «unifocal» o que tenga un foco dominante claro. Gracias a la tecnología de imagen actual, podemos identificar con precisión esa «zona caliente» para tratarla sin afectar el resto del órgano. ¿Qué papel juega el puntaje de Gleason y el nivel de PSA? Para determinar la elegancia de este tratamiento, los médicos nos basamos en dos indicadores críticos que aparecen en tus resultados de laboratorio: Puntaje de Gleason: Este valor mide qué tan agresivas se ven las células bajo el microscopio. Los candidatos ideales suelen tener un Gleason de 6 o 7 (3+4). Un puntaje mayor indica una agresividad que podría requerir tratamientos más extensos. Nivel de Antígeno Prostático (PSA): Generalmente, se busca que el PSA sea menor a 10-15 ng/ml. Un nivel de PSA muy elevado podría ser señal de que el cáncer es más extenso de lo que muestran las imágenes iniciales. ¿Qué estudios se necesitan para calificar a este tratamiento? Para que un médico determine si eres candidato a una terapia focal de mínima invasión, la evaluación debe ir más allá del tacto rectal o un análisis de sangre básico. Necesitamos «ver» el tumor con una claridad milimétrica. En 2026, el estándar de oro para esta calificación combina la imagenología avanzada con la patología dirigida. La importancia de la Resonancia Magnética Multiparamétrica (mpMRI). La resonancia magnética multiparamétrica es el pilar del diagnóstico moderno. A diferencia de un ultrasonido convencional, este estudio permite observar la próstata en diferentes «planos» y secuencias, identificando áreas sospechosas que antes eran invisibles. Este estudio nos proporciona una calificación llamada PI-RADS. Si tu resultado muestra una zona PI-RADS 4 o 5, significa que hay un área con alta probabilidad de ser un tumor significativo que puede ser atacado directamente con terapia focal, protegiendo el resto de la glándula que se observa sana. Biopsia por fusión: el mapa exacto para localizar el cáncer. Una vez identificado el punto sospechoso en la resonancia, el siguiente paso es la biopsia por fusión de imágenes. Este es un procedimiento tecnológico donde superponemos las imágenes de la resonancia magnética sobre un ultrasonido en tiempo real. Precisión quirúrgica: En lugar de tomar muestras al azar (como en la biopsia tradicional), el médico dirige la aguja exactamente al centro de la lesión detectada. Confirmación de idoneidad: Este estudio confirma si el cáncer es unifocal (está en un solo sitio) y nos da el puntaje de Gleason exacto de esa zona. Sin este «mapa de navegación», no sería posible garantizar que las terapias focales de mínima invasión eliminen el tejido correcto. Es la diferencia entre disparar a ciegas y utilizar un sistema de guía láser. Tipos de terapia focal: Crioablación y Electroporación (IRE) En la medicina de precisión actual, contamos con dos herramientas principales para realizar una terapia focal efectiva. Ambas comparten el objetivo de ser de mínima invasión, pero utilizan mecanismos físicos distintos para eliminar el cáncer. La elección entre una u otra dependerá de un análisis detallado de la anatomía de tu próstata y la
¿Cuáles son los nuevos tratamientos para el cáncer de próstata?

¿Cuáles son los nuevos tratamientos para el cáncer de próstata? Un diagnóstico de cáncer de próstata ya no tiene por qué comprometer tu estilo de vida. Aunque los métodos tradicionales suelen dejar secuelas físicas y emocionales, la urología moderna ha evolucionado hacia nuevos tratamientos para el cáncer de próstata buscando la precisión digital y la mínima invasión. Hoy, el objetivo es erradicar las células malignas preservando la integridad del cuerpo. Gracias a los nuevos tratamientos, los pacientes acceden a alternativas con recuperación récord que mantienen intactas funciones vitales como la continencia y la potencia sexual. En este artículo, exploramos cómo las tecnologías avanzadas transforman el diagnóstico en una oportunidad para sanar sin sacrificar tu bienestar. ¿Qué opciones de tratamiento tradicional existen para el cáncer de próstata? Para valorar el alcance de las nuevas tecnologías, es necesario entender el punto de partida: los tratamientos que han sido el estándar durante décadas. Aunque han salvado millones de vidas, su enfoque suele ser «radical», lo que significa que tratan a la próstata como un todo, a menudo afectando los tejidos sanos que la rodean. La prostatectomía radical y el enfoque de la cirugía abierta. La prostatectomía radical consiste en la remoción quirúrgica completa de la glándula prostática y algunos tejidos circundantes. Durante mucho tiempo, la cirugía abierta fue la única vía para asegurar la eliminación del cáncer. En este procedimiento, el cirujano realiza una incisión extensa para extraer la glándula manualmente. Si bien es una técnica probada para el control oncológico, su naturaleza invasiva conlleva riesgos inherentes. Al ser una zona densamente poblada por nervios delicados y esfínteres, la manipulación quirúrgica puede derivar en complicaciones que alteran la cotidianidad del paciente, además de requerir periodos de hospitalización y recuperación prolongados. Radioterapia como tratamiento del cáncer de próstata La radioterapia es la otra columna vertebral del tratamiento tradicional. Utiliza altas dosis de radiación para destruir las células cancerosas o impedir que crezcan. Aunque evita el quirófano, la radiación no siempre es selectiva. El principal desafío de la radioterapia convencional es el daño colateral a los órganos vecinos, como la vejiga y el recto. Esto puede manifestarse en síntomas crónicos como urgencia urinaria, sangrado o inflamación intestinal. Además, los efectos sobre la función eréctil pueden no aparecer de inmediato, sino desarrollarse meses o años después de concluir las sesiones, lo que genera una incertidumbre constante en el paciente sobre su salud a largo plazo. ¿Qué es la vigilancia activa y cuándo es una opción segura? La vigilancia activa es una estrategia médica diseñada para hombres con un cáncer de próstata de bajo riesgo o crecimiento muy lento. En lugar de proceder de inmediato con una cirugía o radioterapia, el equipo médico monitorea el tumor de manera estricta y periódica. El objetivo es evitar el sobretratamiento y los efectos secundarios innecesarios, interviniendo únicamente si el cáncer muestra señales de volverse más agresivo. Casos específicos donde se puede evitar la prostatectomía. No todos los pacientes son candidatos para este enfoque. La vigilancia activa se considera una opción segura y preferible bajo criterios clínicos muy específicos: Puntaje de Gleason bajo: Cuando las células cancerosas se ven muy similares a las sanas bajo el microscopio (generalmente un Gleason de 6). Niveles estables de Antígeno Prostático (PSA): Si los análisis de sangre muestran que los niveles de PSA se mantienen bajos y no suben rápidamente. Tumores localizados y pequeños: Cuando el cáncer está confinado a una pequeña área de la próstata y no hay evidencia de que se esté extendiendo. Este método no significa «no hacer nada». Implica un compromiso del paciente para realizarse biopsias, resonancias magnéticas y pruebas de PSA de forma regular, garantizando que siempre estemos un paso adelante de la enfermedad. ¿Qué son las terapias focales y cómo protegen la próstata? Si la vigilancia activa ya no es suficiente, pero una cirugía radical parece excesiva, entran en juego las terapias focales. Este es el punto medio revolucionario de la urología moderna. A diferencia de la cirugía tradicional que extrae toda la glándula, la terapia focal utiliza energía dirigida para destruir únicamente la zona donde se encuentra el tumor, dejando intacto el resto del tejido sano de la próstata. Es un enfoque similar a cómo se trata un tumor en la piel: se elimina la lesión, no el brazo completo. Al proteger las estructuras circundantes, como los haces de nervios y el esfínter urinario, estas terapias minimizan drásticamente el riesgo de impotencia y de incontinencia. Es la opción ideal para quienes buscan un control oncológico efectivo sin sacrificar su vida sexual ni su comodidad diaria. ¿En qué consisten los tratamientos de ablación prostática? La ablación prostática representa uno de los saltos más significativos en la urología del siglo XXI. En términos simples, «ablación» significa la destrucción de tejido mediante la aplicación directa de energía. A diferencia de la cirugía, donde se extrae la glándula completa para eliminar el problema, la ablación se enfoca en aniquilar las células cancerosas in situ (en su lugar), sin necesidad de remover la próstata. Este enfoque permite una precisión milimétrica: el médico puede dirigir la energía exactamente al núcleo del tumor, protegiendo los tejidos sanos que lo rodean. Es la base de lo que conocemos como «cirugía sin bisturí». Destrucción de células cancerosas sin necesidad de incisiones. Una de las mayores ventajas de la ablación es que es un procedimiento de mínima invasión. En lugar de grandes cortes abdominales, el tratamiento se realiza a través de aplicadores o agujas ultrafinas que se introducen con guía de imagen de alta resolución (como el ultrasonido o la resonancia magnética). Al no haber incisiones quirúrgicas tradicionales: El sangrado es mínimo o inexistente: Lo que reduce drásticamente las complicaciones postoperatorias. No hay cicatrices externas: El cuerpo no tiene que recuperarse de un trauma muscular o cutáneo mayor. Hospitalización ambulatoria: La mayoría de estos procedimientos permiten que el paciente regrese a su casa el mismo día o en menos de 24 horas. ¿Qué tan efectiva es la terapia de ablación para eliminar tumores? La efectividad de la
¿El cáncer de páncreas tiene cura? Tratamientos y supervivencia

¿El cáncer de páncreas tiene cura? Tratamientos y supervivencia Cuando buscamos respuestas sobre si el cáncer de páncreas tiene cura, solemos encontrar estadísticas frías, pero los números no cuentan la historia completa de la oncología moderna. La posibilidad de curación es una realidad tangible para pacientes detectados en etapas iniciales y, cada vez más, para aquellos que acceden a terapias multimodales. Más allá de las definiciones médicas, entender las opciones actuales de tratamiento es el primer paso para cambiar el pronóstico y tomar decisiones informadas sobre la salud. Entendiendo la complejidad del páncreas Para entender por qué el cáncer de páncreas es un reto clínico, debemos imaginar a este órgano como la aduana central de nuestro cuerpo. Se encarga de procesar todo lo que entra (digestión) y de regular el flujo de energía. Sin embargo, esta aduana tiene un problema logístico: su ubicación. El páncreas se encuentra en una zona «blindada», profundamente escondido detrás del estómago y rodeado por estructuras vitales como la vena porta y la arteria mesentérica. Al no estar cerca de la superficie, no se puede palpar en una revisión rutinaria y, en sus etapas iniciales, no genera señales de alarma visibles. Es como un centinela trabajando en la oscuridad; para cuando notamos que algo falla, el proceso suele estar avanzado. Diferencias críticas: Adenocarcinoma vs. Tumores Neuroendocrinos No todos los tumores de páncreas son iguales, y entender su naturaleza es el primer paso para hablar de cura: Adenocarcinoma Ductal Es el tipo más frecuente (aprox. 95% de los casos). Se origina en los conductos que transportan los jugos digestivos. Es un tumor agresivo que requiere una intervención rápida y combinada de cirugía y quimioterapia. Tumores Neuroendocrinos (NET) Son menos comunes y se originan en las células que producen hormonas. Su comportamiento suele ser más lento y, en general, presentan un pronóstico más favorable y opciones de tratamiento distintas a las del adenocarcinoma. Marcadores Genéticos: Ir más allá del CA 19-9 Durante años, el marcador CA 19-9 ha sido el estándar para monitorear la enfermedad. Sin embargo, la medicina de precisión ha dado un salto hacia el perfilamiento genético y el ADN tumoral. Hoy no basta con saber que hay un tumor; necesitamos conocer su «firma genética». Al analizar las mutaciones específicas del ADN de las células cancerosas, los oncólogos pueden seleccionar la quimioterapia exacta que tiene mayores probabilidades de ser efectiva. Esto evita perder tiempo valioso en tratamientos generales y permite atacar directamente el motor del crecimiento tumoral. El Comité Multidisciplinario: La cura es un trabajo de equipo Determinar si el cáncer de páncreas tiene cura en un caso específico no es una decisión que deba recaer en un solo especialista, sino en la sinergia estratégica de un comité multidisciplinario de expertos. Oncólogos Médicos: Diseñan la estrategia de fármacos y terapias sistémicas. Cirujanos de Páncreas: Especialistas en procedimientos complejos como la cirugía de Whipple. Radiólogos Intervencionistas: Encargados de las técnicas de ablación y biopsias de alta precisión. Nutricionistas Clínicos: Fundamentales para que el paciente mantenga la fuerza necesaria para completar el tratamiento. Este enfoque asegura que cada decisión sea analizada desde todos los ángulos posibles, maximizando las oportunidades de éxito para el paciente. ¿Cuándo se puede decir que el cáncer de páncreas tiene cura? En el camino hacia la superación del cáncer de páncreas, médicos y pacientes deben hablar el mismo idioma. Manejar expectativas reales no significa restar esperanza, sino entender cómo la ciencia mide el éxito de los tratamientos actuales. Aquí te explicamos los tres pilares que definen el pronóstico de un paciente. Remisión: Más allá de la palabra «curación» En oncología, más que hablar de una cura definitiva de un día para otro, utilizamos el término remisión. Se dice que un paciente está en remisión cuando, tras realizar estudios de imagen de alta resolución (como una tomografía o un PET-CT) y análisis de marcadores tumorales, no existen signos detectables de actividad cancerosa en el cuerpo. La remisión puede ser parcial o completa, y es el objetivo principal de todo protocolo médico. Mantener este estado a lo largo del tiempo es lo que eventualmente nos permite hablar de una recuperación exitosa. Resecabilidad: ¿Cuándo el cáncer de páncreas tiene cura mediante cirugía? Este es, quizás, el concepto más importante en la valoración inicial. La resecabilidad se refiere a la posibilidad técnica de retirar el tumor por completo mediante una intervención quirúrgica. ¿Por qué es vital? Hoy en día, la cirugía sigue siendo el camino principal y más efectivo hacia la curación. El reto técnico: Para que un tumor sea «resecable», debe estar separado de las arterias y venas vitales que nutren otros órganos. Gracias a las nuevas tecnologías de imagen, los cirujanos pueden mapear con precisión milimétrica si el tumor se puede «cortar» de forma segura, garantizando lo que llamamos márgenes limpios (ausencia de células malignas en el borde del tejido extraído). Supervivencia a largo plazo y el papel de la Quimioterapia Neoadyuvante Hace algunos años, el orden del tratamiento era casi siempre cirugía y luego quimioterapia. Hoy, la estrategia ha dado un giro revolucionario con la quimioterapia neoadyuvante, que es el tratamiento que se administra antes de la cirugía. Este enfoque ha cambiado las reglas del juego por dos razones: Reducción del tamaño: Permite «encoger» el tumor, alejándolo de vasos sanguíneos importantes y facilitando el trabajo del cirujano. Limpieza microscópica: Ataca cualquier célula cancerosa que haya intentado viajar por el torrente sanguíneo antes de que pueda establecerse en otro órgano. Gracias a estos avances, hoy sabemos que en más casos el cáncer de páncreas puede tener cura, incluso en pacientes que antes no eran candidatos a cirugía. Pilares del tratamiento actual para el cáncer de páncreas. El tratamiento moderno del cáncer de páncreas ha pasado de ser una intervención general a una estrategia de alta precisión. Actualmente, contamos con tres pilares tecnológicos que están redefiniendo lo que es posible en el quirófano. Cirugía de Whipple La duodeno pancreatectomía cefálica, conocida comúnmente como Cirugía de Whipple, es uno de los procedimientos más sofisticados de la gastroenterología.
Cirugía de Whipple: Qué tan peligrosa es, recuperación y supervivencia

Cirugía de Whipple: Qué Tan Peligrosa es, Recuperación y Supervivencia La Cirugía de Whipple, técnicamente conocida como duodenopancreatectomía cefálica, representa uno de los mayores hitos de la cirugía moderna. Para un paciente o un familiar, recibir la noticia de que este procedimiento es necesario puede ser abrumador. Sin embargo, comprender a fondo qué implica es el primer paso para afrontar el proceso con seguridad y esperanza. Este artículo tiene como objetivo desglosar cada aspecto de la intervención, desde la preparación técnica hasta la vida después del hospital, utilizando un lenguaje claro que sirva de puente entre la alta complejidad médica y la necesidad de información humana y cercana. ¿Qué es la Cirugía de Whipple exactamente? Es una operación compleja que consiste en retirar la cabeza del páncreas, el duodeno y parte de la vía biliar para tratar principalmente el cáncer de páncreas. Su nombre se debe al Dr. Allen Whipple, quien perfeccionó la técnica en la década de 1930. En términos anatómicos, la cirugía consiste en la extirpación quirúrgica de la cabeza del páncreas (la parte más ancha del órgano), el duodeno (la primera porción del intestino delgado), la vesícula biliar y una sección del conducto biliar. En ocasiones, dependiendo de la extensión de la patología, también puede incluir la remoción de una parte del estómago y los ganglios linfáticos circundantes. Tras la fase de extirpación, se requiere una fase de reconstrucción meticulosa, donde el cirujano conecta el resto del páncreas, el conducto biliar y el estómago directamente al intestino delgado para asegurar que el paciente pueda seguir digiriendo alimentos y procesando nutrientes. Datos clave de la cirugía de Whipple Duración de la cirugía: Entre 4 y 8 horas, dependiendo de la complejidad del caso. Hospitalización: Generalmente de 7 a 14 días bajo monitoreo especializado. Tiempo de recuperación: De 2 a 6 meses para retomar actividades habituales. Tasa de mortalidad: Menor al 5% cuando se realiza en centros especializados de alto volumen. La operación de Whipple paso a paso: Precisión y Reconstrucción Para entender la magnitud de la Cirugía de Whipple, es útil dividirla en sus dos fases fundamentales. Este proceso suele durar entre 4 y 8 horas, dependiendo de la anatomía del paciente y la complejidad del caso. Fase 1 la resección (Remoción del tejido) Durante esta etapa, el equipo quirúrgico retira cuidadosamente los órganos afectados. La prioridad es asegurar «márgenes limpios», lo que significa que no queden células cancerosas en los bordes del tejido que permanece en el cuerpo. Se retiran: La cabeza del páncreas. El duodeno en su totalidad. La vesícula biliar. La porción distal del conducto biliar común. Fase 2 la reconstrucción (El nuevo sistema digestivo) Una vez retirado el tejido, el cirujano debe «volver a conectar» el sistema. Esta es la parte más delicada de la Cirugía de Whipple. Se realizan tres conexiones principales (anastomosis): Pancreatoyeyunostomía: Se une el resto del páncreas al intestino delgado. Hepaticoyeyunostomía: Se conecta el conducto biliar al intestino para que la bilis llegue al tracto digestivo. Gastroyeyunostomía: Se une el estómago al intestino para permitir el paso del alimento. ¿Cuándo se recomienda realizar una Cirugía de Whipple? No todos los pacientes con afecciones pancreáticas requieren esta intervención. La Cirugía de Whipple se indica principalmente cuando existe un proceso patológico localizado en la zona donde el páncreas se une con el intestino delgado. Las indicaciones más comunes incluyen: Cáncer de páncreas resecable: Es el tratamiento de elección cuando el tumor se encuentra en la cabeza del páncreas y no se ha extendido a vasos sanguíneos mayores o órganos distantes. Tumores del conducto biliar (Colangiocarcinoma): Especialmente aquellos localizados en la parte inferior del conducto. Cáncer de duodeno: Tumores que nacen en la primera parte del intestino delgado. Tumores de la ampolla de Vater: El punto exacto donde se unen los conductos biliar y pancreático. Pancreatitis crónica severa: En casos seleccionados donde el dolor es intratable o hay obstrucción de los conductos. Tumores neuroendocrinos: Ciertas neoplasias menos agresivas pero que requieren resección por su ubicación. ¿Qué tan riesgosa es la Cirugía de Whipple? Es natural sentir temor ante una intervención de esta escala. Históricamente, la Cirugía de Whipple era considerada extremadamente peligrosa. Sin embargo, gracias a los avances en tecnología médica y cuidados intensivos, hoy en día es un procedimiento seguro cuando se realiza en centros de alto volumen. En hospitales especializados, la tasa de mortalidad postoperatoria es menor al 5%. No obstante, la tasa de complicaciones menores o manejables puede rondar el 30-40%. Las complicaciones potenciales incluyen: Fístula pancreática: Cuando la conexión entre el páncreas y el intestino no sella perfectamente y hay fuga de jugo pancreático. Retraso en el vaciamiento gástrico: El estómago tarda más de lo normal en «despertar» y pasar el alimento al intestino. Infecciones o sangrado postoperatorio: Comunes en cualquier cirugía mayor abdominal. Alimentación y Nutrición: Adaptando el Sistema Digestivo Dado que la Cirugía de Whipple altera la producción de enzimas digestivas y la forma en que el alimento sale del estómago, la nutrición se vuelve un pilar fundamental. Los pacientes deben seguir estas pautas generales: Fraccionar las comidas: En lugar de tres comidas grandes, se recomiendan 5 o 6 porciones pequeñas al día para evitar la sensación de plenitud excesiva. Suplementos de enzimas pancreáticas: Dado que se ha retirado parte del páncreas, el cuerpo puede necesitar ayuda externa para digerir grasas y proteínas. Hidratación constante: Pequeños sorbos de agua durante todo el día son vitales. Evitar azúcares simples: Para prevenir el «síndrome de dumping», donde el azúcar pasa demasiado rápido al intestino causando mareos o diarrea. Esperanza de vida y Pronóstico Una de las preguntas más frecuentes es: «¿Cuál es la esperanza de vida después de una Cirugía de Whipple?». La respuesta es compleja y depende totalmente del diagnóstico original. En tumores benignos: Suele ser curativa y la esperanza de vida es similar a la de cualquier otra persona. En cáncer de páncreas: La Cirugía de Whipple es una opción con potencial curativo. Cuando se combina con quimioterapia moderna, las tasas de supervivencia a 5 años
Factores de riesgo del cáncer de próstata: ¿Qué aumenta las probabilidades?

Factores de riesgo del cáncer de próstata: ¿Qué aumenta las probabilidades? En el ámbito de la oncología moderna, el éxito del tratamiento no comienza en el quirófano, sino mucho antes: en la identificación precisa de quién tiene mayores probabilidades de desarrollar la enfermedad. Los factores de riesgo del cáncer de próstata no son causas directas, sino variables biológicas y ambientales que, al combinarse, pueden alterar el comportamiento de las células prostáticas. Entender tu perfil de riesgo es fundamental para pasar de una medicina general a una urología de precisión. No todos los hombres requieren el mismo nivel de vigilancia; mientras que para algunos el monitoreo puede ser anual, para otros —con una carga genética o metabólica específica— la detección debe ser mucho más estrecha y apoyada en tecnologías de vanguardia. A continuación, analizaremos cómo la edad, la herencia y el estilo de vida interactúan para definir tu probabilidad estadística, permitiéndote tomar decisiones informadas sobre cuándo y cómo iniciar tu protocolo de diagnóstico preventivo. ¿A qué edad es más común el cáncer de próstata? El factor del envejecimiento celular. El factor de riesgo de desarrollar una neoplasia en la próstata es directamente proporcional a la edad. Estadísticamente, el cáncer de próstata es una enfermedad de la madurez; sin embargo, el enfoque médico actual no solo se centra en cuántos años tiene el paciente, sino en la calidad del envejecimiento celular de su glándula. El umbral de los 50 años y el tamizaje preventivo. La frontera de los 50 años marca el inicio del protocolo de vigilancia activa para la población general. A partir de esta década, la incidencia aumenta de forma exponencial. La razón clínica es que, tras décadas de exposición a hormonas (testosterona) y procesos metabólicos, la próstata alcanza un punto crítico donde la supervisión mediante el Antígeno Prostático Específico (PSA) se vuelve obligatoria para detectar cualquier anomalía antes de que sea palpable o sintomática. ¿Por qué las células prostáticas mutan con el tiempo? A nivel molecular, el envejecimiento implica una pérdida de eficiencia en los mecanismos de reparación del ADN. Cada vez que una célula prostática se divide, existe una pequeña probabilidad de que ocurra un error genético. En la juventud, el cuerpo identifica y elimina estas células defectuosas. Con el paso de los años, estas «instrucciones erróneas» se acumulan, permitiendo que células con capacidad de crecimiento descontrolado sobrevivan y formen tumores. Es lo que en urología conocemos como la acumulación de daño genómico. Casos prematuros: Riesgos antes de los 45 años. Aunque es poco frecuente, el diagnóstico en hombres menores de 45 años suele representar un desafío clínico mayor. Cuando el cáncer aparece de forma prematura, generalmente no se debe al desgaste natural por edad, sino a una predisposición genética agresiva. Estos tumores suelen tener una cinética de crecimiento más rápida, lo que subraya la importancia de conocer los antecedentes familiares para iniciar revisiones incluso antes de los 40 años si es necesario. Ubicación del problema: La zona de transición vs. la zona periférica Una de las mayores diferencias entre cáncer de próstata e hiperplasia radica en el lugar exacto donde se originan dentro de la glándula: Zona de Transición (HBP): La hiperplasia ocurre generalmente en la parte central de la próstata, la zona que rodea la uretra (el conducto por donde sale la orina). Al crecer hacia adentro, comprime la uretra rápidamente, lo que explica por qué la HBP suele dar síntomas urinarios muy pronto. Zona Periférica (Cáncer): La mayoría de los tumores malignos se originan en la periferia, es decir, en la parte externa de la próstata. Al estar lejos de la uretra, el cáncer puede crecer durante años sin obstruir el paso de la orina, lo que lo convierte en una enfermedad silenciosa que solo se detecta mediante estudios preventivos. ¿Es el cáncer de próstata hereditario? El peso de los antecedentes familiares. Cuando analizamos los factores de riesgo del cáncer de próstata, la carga genética ocupa un lugar central. No se trata simplemente de una coincidencia familiar; existen mecanismos biológicos heredados que pueden predeterminar la susceptibilidad de un hombre ante esta patología. Parientes de primer grado: Cuando el riesgo se duplica Tener un padre o un hermano diagnosticado es uno de los indicadores más sólidos en la evaluación de los factores de riesgo del cáncer de próstata. Si un familiar directo tuvo la enfermedad, tu probabilidad estadística se duplica. Si el diagnóstico del familiar ocurrió antes de los 55 años, el riesgo es aún mayor, ya que sugiere una variante genética con mayor penetrancia y precocidad. Mutaciones genéticas clave: Los genes BRCA1, BRCA2 y HOXB13 La ciencia ha identificado errores específicos en el mapa genético que actúan como potentes factores de riesgo para desarrollar cáncer prostático. Mutaciones BRCA: Aunque comúnmente se asocian al cáncer de mama, los hombres con mutaciones en los genes BRCA2 (y en menor medida BRCA1) tienen un riesgo significativamente elevado de desarrollar tumores prostáticos más agresivos. Gen HOXB13: Esta mutación está ligada específicamente al cáncer de próstata de inicio temprano. Detectar estas alteraciones permite a los especialistas diseñar una estrategia de vigilancia personalizada mucho antes de que aparezcan los primeros signos clínicos. Cáncer de próstata hereditario vs. casos esporádicos Es importante diferenciar entre el cáncer «esporádico» (que aparece por factores ambientales o edad) y el «hereditario». El cáncer hereditario representa aproximadamente entre el 5% y el 10% de los casos. Estos pacientes suelen presentar una evolución distinta, lo que nos obliga a considerar herramientas diagnósticas de mayor sensibilidad, como la biopsia por fusión, para asegurar una detección en etapas curativas. ¿La alimentación y el sobrepeso aumentan el riesgo? Factores de estilo de vida y metabolismo. A diferencia de la genética, los elementos metabólicos son componentes donde el paciente tiene capacidad de intervención. Sin embargo, la ciencia es clara: el entorno químico que creamos en nuestro cuerpo a través de los hábitos diarios puede consolidarse como uno de los factores de riesgo del cáncer de próstata más influyentes en la progresión de la enfermedad. Obesidad abdominal: Un motor de inflamación crónica
Diferencias entre cáncer de próstata e hiperplasia benigna: ¿Cómo distinguirlos?
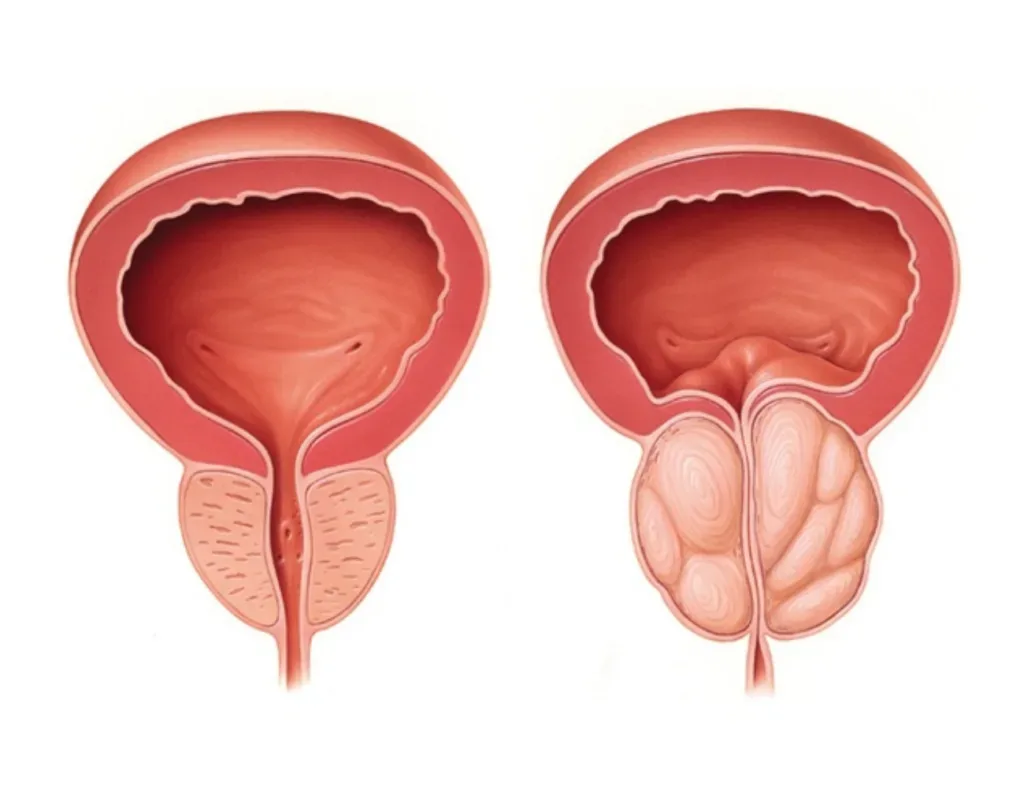
Diferencias entre cáncer de próstata e hiperplasia benigna: ¿Cómo distinguirlos? Para la mayoría de los hombres mayores de 50 años, notar cambios en su forma de orinar es una experiencia común. Sin embargo, surge de inmediato una pregunta que genera gran inquietud: ¿estos síntomas indican un crecimiento normal por la edad o son señales de algo más grave? Establecer las diferencias entre cáncer de próstata e hiperplasia benigna es el primer paso para recuperar la tranquilidad. Aunque ambas condiciones afectan a la misma glándula y pueden compartir algunas manifestaciones clínicas, sus causas, comportamientos biológicos y tratamientos son radicalmente distintos. Entender estas distinciones no solo ayuda a reducir la ansiedad, sino que permite al paciente tomar decisiones informadas sobre su salud urológica. ¿Qué es la hiperplasia benigna y en qué se diferencia del cáncer de próstata? Para comprender las diferencias entre cáncer de próstata e hiperplasia, lo primero que debemos entender es que la próstata no es un tejido estático. Con el paso de los años, la glándula experimenta cambios celulares, pero no todos esos cambios representan un riesgo para la vida. Crecimiento celular benigno vs. proliferación maligna La Hiperplasia Benigna de Próstata (HBP) es, como su nombre lo indica, un crecimiento no canceroso. Se trata de un aumento en el número de células normales que, al acumularse, expanden el tamaño de la glándula. Es un proceso tan común que se considera parte natural del envejecimiento masculino. Por el contrario, el cáncer de próstata implica una proliferación maligna. Aquí, las células sufren mutaciones genéticas que las hacen dividirse sin control y les otorgan la capacidad de invadir tejidos cercanos o incluso viajar a otros órganos (metástasis). Mientras que la hiperplasia solo «crece», el cáncer tiene el potencial de «invadir». Ubicación del problema: La zona de transición vs. la zona periférica Una de las mayores diferencias entre cáncer de próstata e hiperplasia radica en el lugar exacto donde se originan dentro de la glándula: Zona de Transición (HBP): La hiperplasia ocurre generalmente en la parte central de la próstata, la zona que rodea la uretra (el conducto por donde sale la orina). Al crecer hacia adentro, comprime la uretra rápidamente, lo que explica por qué la HBP suele dar síntomas urinarios muy pronto. Zona Periférica (Cáncer): La mayoría de los tumores malignos se originan en la periferia, es decir, en la parte externa de la próstata. Al estar lejos de la uretra, el cáncer puede crecer durante años sin obstruir el paso de la orina, lo que lo convierte en una enfermedad silenciosa que solo se detecta mediante estudios preventivos. Síntomas comunes: ¿Es posible distinguir el cáncer de próstata de la hiperplasia? Aunque ambas condiciones afectan la micción, la forma en que se presentan los síntomas es una de las principales diferencias entre cáncer de próstata e hiperplasia. Mientras que la hiperplasia es «ruidosa» y molesta, el cáncer suele ser un enemigo silencioso en sus etapas más tratables. Obstrucción urinaria y flujo débil: La señal clásica de la HBP Como mencionamos, la hiperplasia comprime la uretra desde el centro. Esto genera síntomas obstructivos que el paciente nota de inmediato: Goteo terminal: Dificultad para terminar de orinar. Nicturia: Necesidad de levantarse varias veces por la noche. Pujo vesical: Necesidad de hacer esfuerzo para iniciar el chorro. Sensación de vaciado incompleto: Sentir que «se quedó algo» después de ir al baño. Estos síntomas son molestos pero, en la gran mayoría de los casos, apuntan a un crecimiento benigno y no a una malignidad. El silencio del cáncer de próstata en etapas iniciales Aquí es donde radica la importancia de los estudios preventivos. Debido a que el tumor maligno suele crecer en la periferia de la glándula, no suele comprimir la uretra hasta que ya es muy grande o está avanzado. Por ello, es común que un paciente con un tumor agresivo no presente ningún síntoma urinario. Las diferencias entre cáncer de próstata e hiperplasia nos enseñan que «sentirse bien» no es garantía de estar sano en la salud prostática. ¿Desea profundizar en este tema? Si gusta revisar más sobre las señales de alerta y cómo se manifiesta esta patología, le invitamos a consultar nuestro artículo especializado: Sintomas del cáncer de próstata Señales de alerta roja: Hematuria y dolor óseo Cuando el cáncer comienza a dar síntomas, estos suelen ser distintos a los de la hiperplasia y requieren atención inmediata: Hematuria o hemospermia: Presencia de sangre en la orina o en el semen. Dolor óseo: Especialmente en la espalda baja o cadera, lo cual podría indicar que la enfermedad ha salido de la próstata. Disfunción eréctil de inicio súbito: Si no hay otra causa aparente, debe ser evaluada por un especialista. Diagnóstico diferencial: ¿Cómo saber si es cáncer o crecimiento benigno? Debido a que los síntomas pueden solaparse, los especialistas utilizamos un protocolo de diagnóstico diferencial para establecer con precisión las diferencias entre cáncer de próstata e hiperplasia. No se trata de una sola prueba, sino de un análisis integral de la salud de la glándula. El papel del PSA (Antígeno Prostático Específico) en ambas condiciones El PSA es una proteína producida por la próstata. Es un error común pensar que un PSA elevado significa cáncer automáticamente. En la hiperplasia, el PSA puede elevarse simplemente porque hay «más próstata» (más células produciendo la proteína). En el cáncer de próstata, el PSA se eleva porque las células malignas «fugan» más proteína al torrente sanguíneo. Para notar la diferencia, los especialistas analizamos la densidad del PSA (relación entre el nivel de antígeno y el tamaño de la glándula) y su velocidad de ascenso en el tiempo. Tacto rectal y Ultrasonido: Evaluando la textura y el volumen A través del tacto rectal, el urólogo puede percibir la consistencia de la glándula: Una próstata con hiperplasia suele sentirse blanda, lisa y elástica, aunque aumentada de tamaño. Una próstata con cáncer puede presentar zonas endurecidas, nódulos o una pérdida de la simetría. El ultrasonido, por su parte, nos ayuda a medir el volumen exacto para confirmar si la elevación
Biopsia por fusión para el diagnóstico del cáncer de próstata: Precisión milimétrica
Biopsia por fusión para el diagnóstico del cáncer de próstata: Precisión milimétrica Durante décadas, la biopsia de próstata convencional se realizó de forma aleatoria, tomando muestras de diferentes zonas de la glándula con la esperanza de encontrar células malignas. Sin embargo, este método «a ciegas» presentaba un margen de error considerable. Hoy, la biopsia por fusión para el diagnóstico del cáncer de próstata representa el avance más importante en urología diagnóstica. Al combinar la potencia de la imagen digital con la precisión quirúrgica, esta tecnología permite localizar tumores que antes eran invisibles, ofreciendo al paciente una certeza diagnóstica sin precedentes y eliminando la necesidad de procedimientos repetitivos e innecesarios. ¿Qué es la biopsia por fusión y cómo revoluciona el diagnóstico? La biopsia por fusión no es un examen común; es un procedimiento de alta ingeniería médica que fusiona dos estudios distintos en uno solo para crear un mapa tridimensional de la próstata. La unión de la Resonancia Magnética y el Ultrasonido El secreto de esta tecnología radica en la «fusión» de imágenes: Resonancia Magnética Multiparamétrica (rmM): Antes del procedimiento, se obtiene una imagen de alta resolución que identifica zonas sospechosas con una precisión que el ultrasonido simple no alcanza. Ultrasonido en Tiempo Real: Durante la biopsia, el médico utiliza el ultrasonido para guiar la aguja. El Software de Fusión: Un sistema computarizado superpone la imagen de la resonancia sobre el ultrasonido en vivo. Esto permite que el urólogo vea exactamente dónde está la lesión sospechosa y dirija la muestra hacia ese punto específico. ¿Por qué es superior a la biopsia convencional (TRUS)? En una biopsia tradicional, se toman muestras siguiendo un patrón estándar, lo que puede pasar por alto tumores pequeños o ubicados en zonas difíciles. La biopsia por fusión para el diagnóstico del cáncer de próstata aumenta la tasa de detección de cánceres clínicamente significativos en más de un 30% en comparación con los métodos antiguos. En lugar de «pescar» en toda la glándula, el especialista va directamente al blanco, reduciendo el trauma al tejido sano y proporcionando resultados mucho más confiables. ¿Cómo se realiza el procedimiento de biopsia por fusión de próstata? Entender los pasos de la biopsia por fusión ayuda al paciente a sentirse más tranquilo y a comprender por qué este método es tan preciso. A diferencia de un examen rápido, este procedimiento es una intervención planificada digitalmente. Mapeo mediante Resonancia Magnética Multiparamétrica Todo comienza días antes de la intervención. El paciente se somete a una Resonancia Magnética de alta resolución. En este estudio, el radiólogo marca las zonas sospechosas (denominadas PI-RADS), creando un «mapa de calor» del tumor. Sin este mapa previo, la biopsia por fusión para el diagnóstico del cáncer de próstata no sería posible, ya que es el plano que guiará al médico. El software de fusión y la toma de muestras dirigida Ya en la sala de intervención, bajo sedación para que el paciente no sienta ninguna molestia, ocurre la magia tecnológica: El software carga la Resonancia Magnética previa. El urólogo realiza un ultrasonido en vivo. El sistema «fusiona» ambas imágenes, permitiendo que el médico vea la lesión sospechosa (que antes era invisible en el ultrasonido) como un objetivo claro en la pantalla. Se toman muestras milimétricas exactamente del centro y la periferia de la lesión. Preparación y cuidados posteriores para el paciente Al ser un procedimiento mínimamente invasivo, la recuperación es rápida. Generalmente, se requiere: Ayuno y una limpieza intestinal previa. Profilaxis antibiótica para evitar cualquier riesgo de infección. Reposo relativo de 24 a 48 horas tras el procedimiento. Es normal observar un ligero rastro de sangre en orina o semen durante unos días, pero la precisión de la técnica reduce significativamente las complicaciones en comparación con las biopsias repetitivas del pasado. ¿Para qué pacientes está recomendada la biopsia por fusión? No todos los pacientes necesitan una biopsia por fusión de inicio, pero se ha convertido en el estándar de oro para casos específicos donde la duda clínica persiste. Elevación persistente del PSA sin diagnóstico claro: Si un paciente tiene el Antígeno Prostático alto, pero las biopsias convencionales anteriores salieron negativas, la biopsia por fusión para el diagnóstico del cáncer de próstata es indispensable para encontrar tumores ocultos en zonas anteriores de la glándula. Pacientes en protocolos de Vigilancia Activa: Aquellos hombres que ya tienen un diagnóstico de cáncer de muy bajo riesgo y han decidido no operarse, necesitan esta tecnología para asegurarse de que el tumor no ha cambiado su agresividad biológica. Re-biopsia ante sospecha clínica: Cuando el médico «siente» algo irregular en el tacto rectal o el PSA sigue subiendo, la precisión de la fusión evita el ciclo de «biopsias repetidas» que solo causan estrés y cicatrización en la próstata. Ventajas clave: ¿Por qué elegir la tecnología de fusión? Optar por una biopsia por fusión para el diagnóstico del cáncer de próstata no es solo elegir un estudio moderno, es elegir la mayor probabilidad de éxito desde el primer paso. Las ventajas frente al método tradicional son determinantes para el futuro del paciente. Reducción de diagnósticos falsos negativos El mayor temor de un paciente con el PSA elevado es que le digan «no tienes nada» y que, meses después, el tumor aparezca en una etapa avanzada. La biopsia convencional suele pasar por alto hasta un 30% de los tumores agresivos. La tecnología de fusión reduce drásticamente este margen de error al asegurar que la muestra provenga del tejido realmente sospechoso, eliminando la incertidumbre de los falsos negativos. Menor número de punciones y mayor seguridad En una biopsia tradicional, al no saber dónde está el tumor, se suelen tomar muchas muestras «al azar» para intentar cubrir toda la glándula. Con la biopsia por fusión, al tener un objetivo identificado por la resonancia, se requieren menos punciones para obtener un diagnóstico certero. Esto se traduce en: Menor inflamación de la glándula. Reducción del riesgo de infecciones post-procedimiento. Una recuperación mucho más cómoda para el paciente. Clasificación exacta del Grado de Gleason Para decidir el tratamiento (cirugía, radioterapia o vigilancia), es
El impacto de los efectos secundarios de la quimioterapia en cáncer de páncreas

El impacto de los efectos secundarios de la quimioterapia en cáncer de páncreas. Efectos secundarios de la quimioterapia en cáncer de páncreas: Más allá del tratamiento, la calidad de vida. Cuando una persona es diagnosticada con cáncer de páncreas, la quimioterapia suele ser uno de los primeros pasos del tratamiento. Aunque ha sido un pilar fundamental durante décadas, en 2026 sabemos que tratar la enfermedad no debe significar sacrificar la calidad de vida. Conocer los efectos secundarios de la quimioterapia en cáncer de páncreas ayuda a prepararse, tomar decisiones informadas y mantener la fuerza y energía durante todo el proceso. En este artículo explicamos por qué ocurren estos efectos, cómo se manifiestan y qué estrategias existen para manejarlos de manera segura y efectiva. ¿Por qué la quimioterapia causa efectos secundarios? Para entender por qué el cuerpo reacciona de esta manera, debemos imaginar cómo funciona el tratamiento. La quimioterapia es un tratamiento sistémico, lo que significa que viaja por todo el torrente sanguíneo, llegando a casi cada rincón del organismo. Su misión es clara: buscar y destruir células que se reproducen a gran velocidad. El problema radica en que el medicamento no tiene un «GPS» que le indique exactamente cuál célula es un tumor y cuál es una célula sana. Simplemente ataca a todo lo que esté creciendo rápido. Por eso, los efectos secundarios de la quimioterapia en cáncer de páncreas afectan principalmente a tres áreas del cuerpo donde nuestras células se renuevan constantemente: El folículo piloso: Las células del cabello son de las más activas del cuerpo. Al ser atacadas, el folículo se debilita, lo que provoca la caída del pelo. El revestimiento digestivo: Las células que recubren nuestra boca, esófago e intestinos se regeneran constantemente. Cuando el tratamiento las afecta, aparecen las llagas en la boca, las náuseas o la diarrea. La médula ósea: Es la «fábrica» de la sangre. Como produce glóbulos blancos, rojos y plaquetas, la quimioterapia reduce su producción, dejándonos con menos defensas y más cansancio. El desafío adicional en el cáncer de páncreas En el caso específico de los pacientes con cáncer de páncreas, los síntomas pueden sentirse con mayor intensidad. Esto sucede porque el páncreas es el «director de orquesta» de nuestra digestión y del control del azúcar (metabolismo). Si el páncreas ya está bajo estrés por el tumor y a esto le sumamos que la quimioterapia afecta la mucosa intestinal. El cuerpo tiene muchas más dificultades para absorber nutrientes. Es por esto que los pacientes suelen perder peso rápidamente; no es solo el fármaco, es el impacto combinado en el sistema que nos da la energía para vivir. ¿Cuáles son los principales efectos secundarios de la quimioterapia en cáncer de páncreas? La quimioterapia en cáncer de páncreas es una herramienta fundamental para tratar el cáncer de páncreas, pero también puede provocar diversos efectos secundarios que afectan la vida diaria. Conocerlos permite anticiparse, prevenir complicaciones y mantener la mejor calidad de vida posible durante el tratamiento. A continuación, exploramos los síntomas más frecuentes y cómo impactan al paciente. Fatiga oncológica, el agotamiento persistente. Es el síntoma más reportado y, a menudo, el más difícil de explicar a los demás. A diferencia del cansancio común tras un día largo, la fatiga por quimioterapia es un agotamiento profundo que no se alivia simplemente con dormir más. Para entender por qué ocurre, debemos observar a los glóbulos rojos. Imagine que estos son una flota de pequeños «camiones repartidores» que circulan por su sangre. Su única misión es cargar oxígeno en los pulmones y entregarlo en cada músculo y rincón de su cerebro. El oxígeno es el combustible que sus células necesitan para producir energía. Cuando aparecen los efectos secundarios de la quimioterapia en cáncer de páncreas, la médula ósea produce menos glóbulos rojos (anemia). Al haber menos repartidores, sus músculos reciben menos combustible, sintiéndose pesados, y su cerebro trabaja más lento, causando esa sensación de «niebla mental». Náuseas, vómitos y alteraciones digestivas Las náuseas ocurren porque el tratamiento puede irritar temporalmente el revestimiento del estómago y, al mismo tiempo, estimular sensores químicos en el cerebro que activan el centro del vómito como una respuesta instintiva de protección. En 2026, el manejo de los efectos secundarios de la quimioterapia en cáncer de páncreas incluye fármacos preventivos muy potentes que bloquean estas señales antes de que comiencen. Pérdida de apetito y caquexia El páncreas fabrica enzimas que funcionan como «tijeras» químicas para cortar los alimentos y que estos entren a nuestra sangre. Cuando el cáncer afecta al páncreas, estas tijeras dejan de producirse. Como resultado, el paciente come, pero los nutrientes «pasan de largo» sin ser absorbidos. Si a esto le sumamos que la quimioterapia quita el hambre, el cuerpo entra en un estado llamado caquexia, donde el metabolismo empieza a «quemar» su propia masa muscular para obtener combustible. Mantener el peso es fundamental para que el cuerpo tolere las dosis del tratamiento. Neuropatía periférica Ciertos fármacos pueden dañar temporalmente el recubrimiento aislante de los nervios, causando que las señales entre el cerebro y las extremidades se crucen o se pierdan. El paciente suele sentir hormigueo, entumecimiento o una sensibilidad extrema al frío (como calambres al tocar algo helado), lo que dificulta tareas cotidianas como abotonarse la ropa. Supresión del sistema inmune: El ejército en pausa Uno de los más delicados efectos secundarios de la quimioterapia en cáncer de páncreas es la caída de los glóbulos blancos (neutropenia). Imagine que su sistema inmunitario es un ejército de soldados patrullando su cuerpo. La quimioterapia detiene temporalmente la «academia militar» (médula ósea), dejando a la ciudad sin guardias ante bacterias comunes que ahora podrían causar infecciones serias. Estrategias de manejo y soporte integral La medicina moderna en 2026 no solo trata el tumor, sino que protege al paciente de los efectos secundarios de la quimioterapia en cáncer de páncreas mediante: -Tratamiento de soporte: Medicación para bloquear náuseas antes de que aparezcan. -Apoyo Nutricional Especializado: Uso de enzimas pancreáticas para asegurar la absorción de nutrientes. -Acompañamiento Psicológico: Abordar la ansiedad para
El papel de la inmunoterapia para el cáncer de páncreas
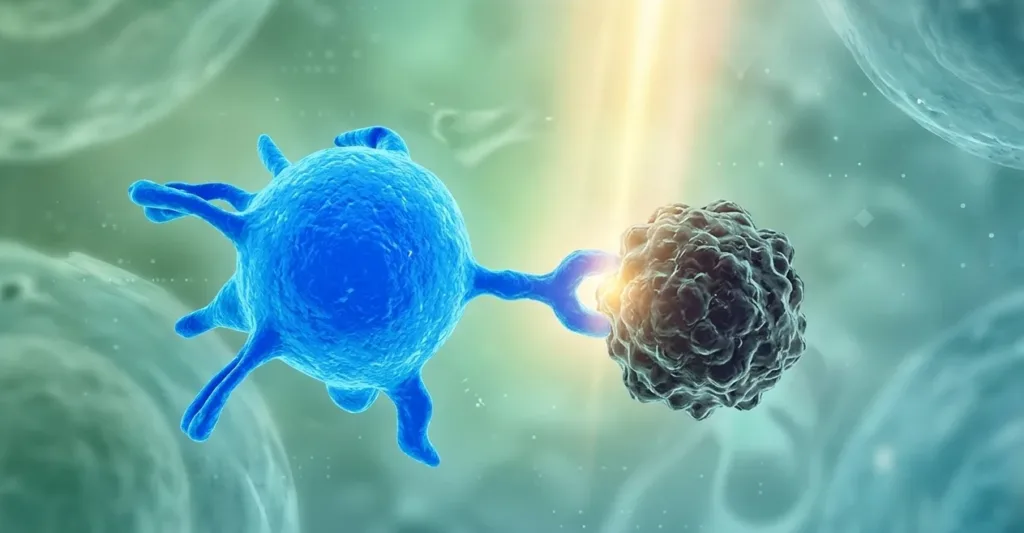
El papel de la inmunoterapia para el cáncer de páncreas. Inmunoterapia para el cáncer de páncreas: El nuevo horizonte de la inmunología oncológica en 2026. Históricamente, la quimioterapia ha sido el pilar fundamental; sin embargo, al llegar a 2026, la ciencia médica ha abierto una puerta que antes parecía cerrada: la inmunoterapia para cáncer de páncreas. A diferencia de los enfoques tradicionales que atacan directamente las células, la inmunoterapia tiene un objetivo distinto: actuar como un «entrenador» para el sistema inmunológico, permitiendo que las defensas naturales del organismo reconozcan, persigan y neutralicen las células malignas. En esencia, se trata de devolverle al cuerpo su capacidad innata de protección. En este artículo, analizaremos desde una perspectiva científica y actualizada cómo estos avances están cambiando el pronóstico de la enfermedad y qué deben saber los pacientes sobre esta frontera de la medicina moderna. ¿Qué es exactamente la inmunoterapia para cáncer de páncreas? Para explicarlo de forma sencilla, los expertos en oncología suelen comparar al sistema inmunológico con un ejército de soldados (glóbulos blancos) que patrullan el organismo. El desafío del cáncer de páncreas es su capacidad de “camuflaje”: las células tumorales emiten señales químicas que confunden a los soldados o los «duermen». Este tratamiento inmunológico funciona, tecnológicamente, como un par de lentes de alta precisión que permiten al sistema inmune ver a través de ese engaño. En los protocolos clínicos de 2026, este tratamiento busca exponer al tumor para que las defensas naturales puedan actuar de manera focalizada. ¿Por qué el páncreas es un desafío especial? El cáncer de páncreas crea un microambiente extremadamente hostil. Imagina que el tumor vive dentro de un búnker de cemento armado llamado estroma fibroso. Este muro no solo impide que llegue la quimioterapia, sino que además envía señales para que las células de defensa (linfocitos T) se mantengan alejadas o, peor aún, se vuelvan «aliadas» del tumor. ¿Por qué el sistema inmune no detecta el cáncer de páncreas? A diferencia del cáncer de pulmón o el melanoma, el cáncer de páncreas suele tener menos «marcas» visibles para el sistema inmune. Es como un intruso que camina por una casa en total silencio, sin hacer ruido y sin dejar huellas; simplemente, el cuerpo no nota su presencia. El objetivo de la inmunoterapia es, precisamente, encender «luces de neón» sobre ese intruso para que nuestras defensas puedan identificarlo. Históricamente, los oncólogos se referían al cáncer de páncreas como un «tumor frío». Esto sucede porque el tumor se rodea de una barrera física muy densa y dura llamada estroma, que impide la entrada de las células inmunitarias. Actualmente, este enfoque terapéutico ha evolucionado, ya no se busca usar un solo fármaco, sino utilizar «combos» de tratamientos diseñados para «calentar» el tumor. Estas combinaciones logran romper la barrera del estroma, permitiendo que nuestro ejército interno entre finalmente a combatir la enfermedad. ¿Qué tipos de inmunoterapia existen para el cáncer de páncreas? No existe una sola forma de aplicar este tratamiento. Dependiendo del perfil genético del paciente y la etapa de la enfermedad, los médicos pueden optar por diferentes vías: Inhibidores de puntos de control (Checkpoint Inhibitors) Nuestro sistema inmune tiene «frenos» naturales para evitar que ataque a nuestras propias células sanas. El cáncer usa estos frenos a su favor para detener el ataque inmunológico. Fármacos como el pembrolizumab o el nivolumab actúan quitando esos frenos. Vacunas terapéuticas de ARNm Personalizadas Gracias a la tecnología innovada con las vacunas del COVID-19, hoy estamos viendo el auge de las vacunas personalizadas para el cáncer. ¿Cómo funcionan? Se toma una muestra del tumor del paciente, se analiza su ADN y se crea una vacuna única que le enseña al cuerpo a reconocer las proteínas específicas de ese tumor. Avance 2026: Los ensayos clínicos actuales están demostrando que estas vacunas pueden prevenir que el cáncer regrese después de una cirugía, manteniendo al sistema inmune «alerta» durante años. Terapia de células T (CAR-T Cell Therapy) Este es uno de los procedimientos más avanzados. Consiste en extraer sangre del paciente, «reprogramar» sus células T en un laboratorio para que sean súper-cazadoras de cáncer, y luego devolverlas al cuerpo. Es un tratamiento altamente tecnológico que ya está dando sus primeros resultados positivos en centros especializados para pacientes con inmunoterapia para cáncer de páncreas. ¿Quiénes son candidatos para la inmunoterapia para el cáncer de páncreas? No todos los pacientes son iguales, y por eso la medicina personalizada es clave. Para saber si un paciente es apto para la terapia inmunitaria, se realizan pruebas llamadas «biomarcadores». Pruebas genéticas: Se analiza el tumor para ver si tiene mutaciones específicas que lo hagan sensible a la inmunoterapia. Estado general del paciente: Se evalúa la función del hígado, riñones y el estado nutricional para asegurar que el cuerpo pueda tolerar la activación del sistema inmune. Es fundamental consultar con un equipo de oncología médica que esté actualizado con los protocolos de 2026, ya que los criterios de elegibilidad cambian constantemente gracias a los nuevos descubrimientos. ¿Cuáles son los efectos secundarios de la inmunoterapia para cáncer de páncreas? Una de las mayores preocupaciones para los familiares y pacientes es cómo afectará el tratamiento el bienestar diario. En el caso de la inmunoterapia para cancer de pancreas, los efectos secundarios presentan un perfil muy distinto al de la quimioterapia convencional. Mientras que la quimioterapia ataca a todas las células de rápida reproducción (causando la caída del cabello o anemia severa), la inmunoterapia es más selectiva. Al «desbloquear» o activar el sistema inmune, este puede volverse demasiado entusiasta. En medicina, esto se conoce como eventos adversos inmunomediados (irAEs). Básicamente, es una inflamación causada por nuestras propias defensas que, en su afán por atacar al tumor, pueden afectar tejidos sanos. Inflamación de órganos: Los «itis» inmunológicos A diferencia de la toxicidad química, los efectos secundarios de la inmunoterapia para cáncer de páncreas suelen manifestarse como procesos inflamatorios. Es vital que los familiares sepan identificar estas señales para que el equipo médico actúe a tiempo: Colitis inmunomediada: Se manifiesta como diarrea o dolor abdominal persistente. Ocurre